
中国企业报集团主管主办
中国企业信息交流平台
脑外伤是导致意识障碍的常见原因之一,其发生突然、病情严重且复杂多变,其中重度脑外伤患者的死亡率高达12%至44%,且45%至87%的死亡率与停止维持生命治疗有关。此外,脑外伤后早期出现的持续性意识障碍与更严重的长期认知和功能缺陷有关。慢性意识障碍患者数量庞大,且每年以5~10万人的速度递增。他们往往需要大量的社会资源和医疗资源给予支持,给国家和社会带来了严重的经济负担。
近年来,脊髓电刺激治疗(Spinal Cord Stimulation,SCS)已被普遍认为是治疗脑外伤后慢性意识障碍的新兴且有效的治疗方法。其通过在颈髓C2~4水平硬膜外放置刺激电极,脉冲刺激经上行网状激活系统传至大脑皮质,增加脑局部葡萄糖代谢率及脑血流,进而促进兴奋性递质的释放,增强意识冲动及脑电活动。在国内,已有不少医院开始使用这种技术,并取得了积极的治疗效果。
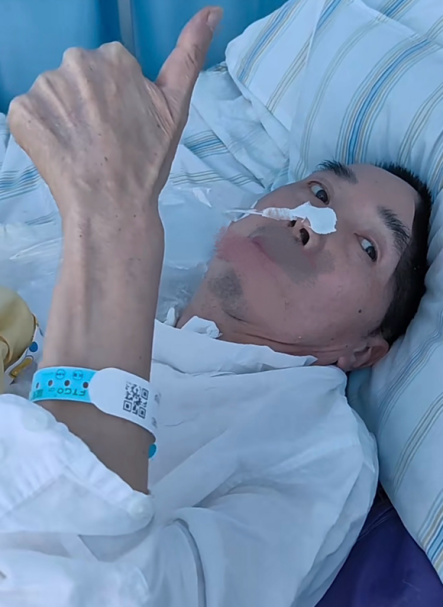
六月伊始,正是晨曦微热之时,一位重度脑外伤所致昏迷的患者,在接受武汉大学人民医院疼痛科贾一帆教授团队实施的长时程脊髓电刺激植入术两周后,意识状态部分改善,对指令反应与交流大致正确,可进行手机使用、写字等功能性物体运用。以前仅能配合握手,且家属大声呼喊十次只能执行一次,现在提示一次便可很快反应,可配合缩唇呼吸、鼓腮等面部动作。陪伴17个月的家属看着他逐渐清澈的双眼,又燃起了继续康复锻炼的信心与希望。贾一帆主任提到,脊髓电刺激在促进脑血管意外后遗症患者肢体运动功能、改善呼吸功能,提升其日常生活自理能力具有巨大潜力。对提升微意识状态患者的精神活力及帮助后续的康复产生深远而持久的正面影响。
病例回顾
现病史:
患者,男,55岁,于2022年10月23日不慎从1米高处跌落,意识不清,行头部CT提示左侧额颞顶枕部硬膜下血肿,蛛网膜下腔出血,枕骨左侧骨折,急诊行开颅左侧颅内血肿清除术+去骨瓣减压术,术后遗留右侧肢体乏力,不能自主进食,长期鼻饲饮食,气管切开状态,不能言语,伴咳痰,咳白痰,行康复治疗2月后居家卧床,左侧废用性肌萎缩,现为求进一步治疗来我院就诊,门诊以“脑外伤后遗症”收入院。起病以来,精神、睡眠尚可,鼻饲饮食,小便正常,大便需用开塞露,体力下降,体重明显减轻。
既往史:
2022-10-23摔伤后行开颅左侧颅内血肿清除术+去骨瓣减压术,遗留右侧肢体偏瘫,四肢肌肉萎缩,气管切开状态;否认高血压、糖尿病、心脏病等慢性病史;否认输血及药物过敏史;否认肝炎、结核等传染病史。
查体:
意识模糊,神情淡漠,不可发声,眼可注视跟随转头,不可辨物,面部表情肌不可配合动作,交流成功率10%,左侧肌张力正常,右侧肌张力明显降低,右侧腱反射未引出,病理反射(+)。查体配合不佳,左上肢近端肌力Ⅲ级,远端Ⅳ级,左下肢肌力Ⅳ级,右上肢近端肌力0级,远端Ⅱ级,偶有爪状抓握,右下肢近端肌力Ⅲ级,远端踝背伸肌力0级。坐站位平衡0级,无自主翻身坐起,存在点摇头、拍打栏杆、左手指物等动作,其余动作双侧均不能配合,日常生活自理重度依赖。
诊断:
1.颅脑损伤后遗症;
2.慢性意识障碍;
3.肢体偏瘫;
4.低蛋白血症;
5.肺部感染;
6.手术后颅脑缺失
诊疗经过:
完善检查后,贾一帆教授团队对患者进行了细致的查体与评估,因传统的药物与康复治疗效果不佳,入院后两周,意识状态无明显改善。经讨论后决定为患者行“植入式脊髓神经刺激器置入术”。详细告知患者家属手术风险、预后及相关注意事项,患者家属表示充分理解并接受,强烈要求行手术治疗。
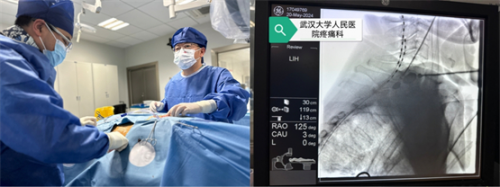
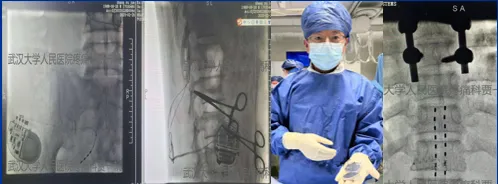
2024-5-20.手术过程约1.5小时,造瘘口插管全麻下顺利完成“植入式脊髓神经刺激器置入术”,患者无明显不适,术后嘱患者卧床休息,穿刺点避免沾水,腹部切口加压包扎,心电监护,氧气吸入,抗感染、补液等对症治疗。术后三日开机,常规模式50Hz,12h,脉宽200μs,80%运动阈值,肌肉刺激模式5Hz,1h,200-300μs,40%运动阈值,夜间休息。
术后康复:
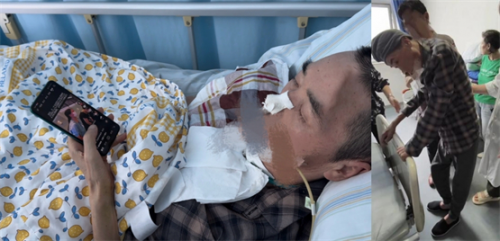
术后两周,在康复治疗师王婧及刘涛的悉心指导下,患者一般情况良好,面容淡漠,意识较之前明显改善,听视觉追踪定位明确,辨物清晰,面部可配合闭眼、缩唇、鼓腮、吹气、主动咳嗽,不可配合微笑、皱眉等复杂动作,肢体运动功能较前稍有改善,左上肢可主动抓握手机,可在指导下写字,左下肢可配合屈髋伸膝,右下肢髋内收2级,可少量帮助下扶站,交流成功率80%,无需反复提醒,日常生活自理重度依赖。
病例总结
贾强教授强调:脊髓电刺激用于治疗慢性意识障碍,国内外积累了丰富临床经验,一般认为,突发意识障碍,且符合微意识状态(MCS)诊断的患者可考虑脊髓电刺激促醒手术。该科叶济世教授认为:既往研究表明,处于微意识状态的患者约4成促醒改善或成功希望,外伤性脑昏迷和高血压脑出血引起的昏迷促醒概率高。
贾一帆教授强调:一般认为,患病时间超过3个月,且连续4周以上意识无进行性提高或恶化,而其他手段效果不理想,在患者经济条件允许下,可考虑进行神经调控促醒手术。对于外伤性意识障碍,连续8周无意识改善,伤后6个月可考虑神经调控干预。在此病例中,患者近一年半无意识改善,家属康复意识较弱但治疗意愿强,肺部感染在积年累月中逐渐加重,耗费其家人大量人力、物力。在接受两周脊髓电刺激治疗后,该患者逐渐走出微意识状态,出现功能性物体运用和主动呼吸动作,准确交流概率大幅增加,家属的康复意愿也逐渐增强,其康复效率大大提升。
目前,对意识障碍促醒的研究已取得一定进展,但仍面临诸多挑战。其作用机制尚未完全明确;诊断方法和评估标准仍需进一步完善;治疗方法虽多,但疗效参差不齐,且缺乏特异性治疗手段。总结经验,贾一帆还提出新的思考:手术时机的选择,是否只能一概而论?对一些全身状况比较差的患者,过于强调超长观察期的手术时机是否会让患者错失治疗机会?提前干预是否有利?如果早期干预有效,则能明显改善患者预后,并且节省大量的人力、经济成本,这值得进一步去思考和探索。
武汉大学人民医院(湖北省人民医院)疼痛科
脊髓电刺激植入术临床应用
脊髓电刺激植入术日志
武汉大学人民医院(湖北省人民医院)疼痛科在国内较早关注神经调控技术用于神经损伤后功能康复,较早在国内开展脊髓电刺激治疗相关科研及临床。
·2018年
开展脊髓电刺激植入术
·2020年
开展脊髓电刺激植入治疗糖尿病足
·2021年
开展脊髓电刺激用于脊髓损伤功能康复
·2021年
首次开展全植入式脊髓电刺激植入术用于脊髓损伤患者功能康复
·2021年
开展脊髓电刺激用于下肢缺血性疼痛
·2021年7月
开展脊髓电刺激植入治疗脊髓损伤后胃肠道功能障碍
·2022年
短时程脊髓电刺激治疗骶神经鞘瘤切除术后患者下肢麻木、凉感(发表于中华疼痛学杂志)
·2022年
脊髓电刺激治疗腰椎术后综合征(FBSS)
·2022年
脊髓电刺激治疗复杂性区域疼痛综合征(CRPS)
·2022年
中部地区首例Intellis全植入式脊髓电刺激器植入术
·2022年10月
开展骶神经电刺激植入术治疗神经源性膀胱、马尾神经损伤
·2023年1月
首次开展Intellis脊髓电刺激+骶神经电刺激联合全植入术
首次报道周围神经电刺激植入术治疗Hunt综合征(发表于中华疼痛学杂志)
首次报道臂丛神经电刺激治疗上肢带状疱疹后遗症(发表于中国疼痛医学杂志)
·2023年2月
脊髓电刺激植入治疗脑梗后肢体障碍
·2023年3月
脊髓电刺激治疗脊髓损伤后低血压
·2023年12月
脊髓电刺激植入治疗植物状态促醒
·2024年4月
脊髓电刺激植入治疗臂丛神经损伤
脊髓联合骶神经全植入用于马尾神经损伤
脊髓电刺激植入治疗高位脊髓损伤呼吸机脱机困难
武汉大学人民医院(湖北省人民医院)疼痛科简介
武汉大学人民医院疼痛科现有床位44张,职工31人,其中医师12人,博士后、博士8人,硕士4人,高级职称5人,博士生导师、硕士生导师2人,2023年出院患者2725人,三四级手术932台,其中,神经电刺激植入术约200台次。
相关稿件